Introducción
La escala PRISM (Pediatric Risk of Mortality) es un sistema predictor fisiológico de mortalidad, que actualmente se aplica a los pacientes pediátricos que se encuentran en las unidades de terapia intensiva, es el más utilizado y está validado en Europa, Asia, África y Sudamérica.1 Este consiste en evaluar 14 variables fisiológicas y de laboratorio, tomando en cuenta la puntuación de los valores más alterados durante las primeras 24 horas del ingreso. Se toma el peor valor de cada variable y se obtiene el PRISM, por regresión logística se calcula el riesgo de mortalidad.2
Existen otros puntajes como el PIM (Pediatric Indexo of mortality) y el PIM 2 que junto al PRISM (Pediatric Risk of Mortality) han demostrado ser una herramienta útil para evaluación y pronóstico de los pacientes ingresados en diferentes unidades de Cuidados Intensivos Pediátricos, con el fin de predecir el riesgo de mortalidad de los pacientes y de esa forma aplicar un mejor manejo clínico, correcto diagnóstico y oportuna elección terapéutica.3 El número de niños que fallecen cada año es un indicador de bienestar y salud de cualquier país, ya que más de la mitad de las muertes de los niños se debe a causas prevenibles e identificables.4
En la actualidad el índice de mortalidad infantil a nivel global sigue siendo alarmante, a pesar de que según datos presentados por la Organización Mundial de la Salud (OMS) la cifra de muertes en menores de 5 años ha disminuido de 12,7 millones en 1990 a 6,29 millones en 2019 (53 %); es decir, 16.000 muertes diarias, en comparación con 35.000 en 1990.5 En la República Dominicana la tasa de mortalidad infantil es de 31 muertes por cada mil nacidos vivos, según ADESA (Alianza por el Derecho a la Salud).6
Debido a este gran problema y con el fin de reducir la mortalidad en la niñez se han implementado estrategias de salud pública que han llevado a notables progresos en todo el mundo, entre estos, cabe citar, los avances tecnológicos en las unidades de cuidados intensivos y la aplicación de protocolos que crean la necesidad de identificar la gravedad de las enfermedades al momento de ingreso, mediante la evaluación y aplicación de puntajes pronósticos que cuantifican de manera objetiva la situación clínica del paciente basadas en alteraciones fisiológicas y riesgo de fallecimiento por diferentes patologías.7
Además, estos se han establecido como punto de referencia en la evaluación de las necesidades, eficacia y eficiencia de las unidades de cuidado intensivo pediátrico, y deberían ser aplicados en todas las unidades para así brindar una mejor calidad de atención a los pacientes y disminuir el riesgo de mortalidad infantil. A pesar de los avances en la predicción de la mortalidad, la escala PRISM continúa siendo el modelo de más fácil aplicación y de costo más bajo para determinar el índice de mortalidad en las unidades de terapia intensiva pediátrica.8
Material y métodos
Se realizó un estudio observacional, descriptivo, exploratorio, prospectivo y de corte transversal, con la
finalidad de evaluar el enfoque predictivo de la escala PRISM aplicada a pacientes ingresados en la Unidad de
Cuidados Intensivos Pediátricos Del Hospital Materno Infantil San Lorenzo de Los Mina enero-abril 2020.
Población
Pacientes de 1 mes a 14 años, de ambos sexos, en estado de gravedad que ingresaron a la unidad de cuidados
intensivos.
Resultados
Tabla 1. Grupo etario de pacientes que estuvieron ingresados en la Unidad de Cuidados Intensivos
Pediátricos
Grupo Etario
|
No. Casos
|
%
|
Lactante menor
|
18
|
47%
|
Lactante mayor
|
3
|
8%
|
Preescolar
|
4
|
11%
|
Escolar
|
5
|
14%
|
Adolescente
|
7
|
19%
|
Total
|
37
|
100
|
Fuente: instrumento de recolección de datos, arch. UCIP-HMISLLM.
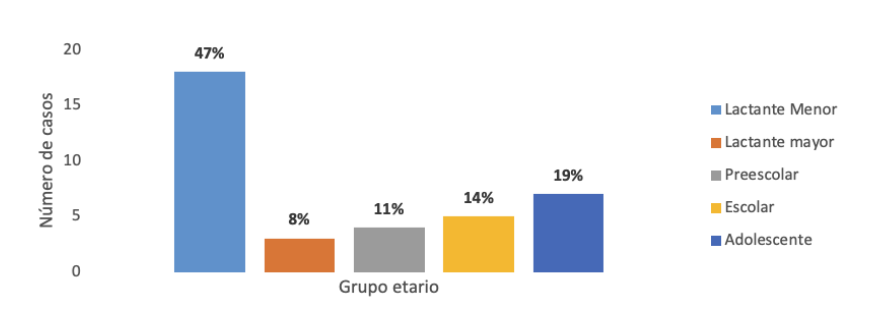
Figura 1. Grupo etario de pacientes que estuvieron ingresados
Fuente: Tabla 1.
En el período enero-abril 2020 se ingresaron 37 pacientes a la Unidad de Cuidados Intensivos Pediátricos del
Hospital Materno Infantil San Lorenzo de los Mina, de los cuales 18 (47 %) fueron lactantes menores, 3 (8 %)
lactantes mayores, 4 (11 %) preescolares, 5 (14 %) escolares y 7 (19 %) adolescentes.
Tabla 2. Distribución según el sexo
Sexo
|
No. Casos
|
%
|
Femenino
|
17
|
46
|
Masculino
|
20
|
54
|
Total
|
37
|
100
|
Fuente: instrumento de recolección de datos, arch. UCIP-HMISLLM.
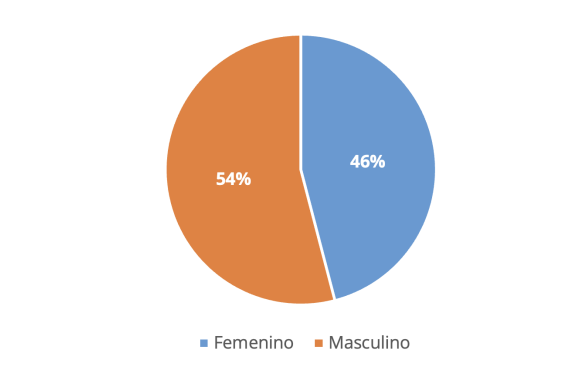
Figura 2. Distribución según el sexo de pacientes graves que se ingresaron a la Unidad de
Cuidados Intensivos Pediátricos
Fuente: Tabla 2.
El sexo predominante de los pacientes que estuvieron ingresados en la Unidad de Cuidados Intensivos Pediátricos
fue el masculino 20 (54 %), en tanto que el femenino fue de 17 (46 %).
Tabla 3. Patologías principales de ingreso a la Unidad de Cuidados Intensivos Pediátricos
Patología
|
No. Casos
|
%
|
Pneumonía
|
7
|
19
|
Síndrome obstructivo bronquial del lactante
|
6
|
17
|
Cetoacidosis diabética
|
6
|
17
|
Sepsis
|
5
|
11
|
Trauma craneoencefálico
|
2
|
6
|
Otras patologías
|
11
|
31
|
Total
|
37
|
100
|
Fuente: instrumento de recolección de datos, arch. UCIP-HMISLLM.
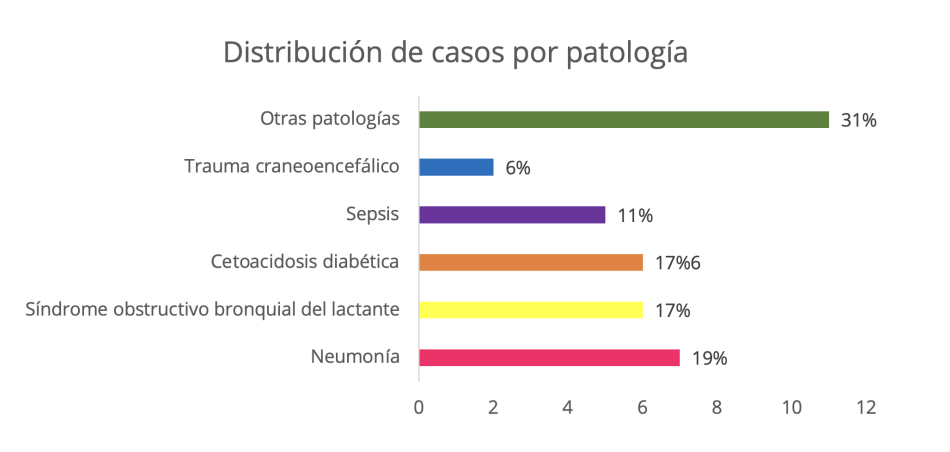
Figura 3. Patologías principales de ingreso a la Unidad de Cuidados Intensivos Pediátricos
Fuente: Tabla 3.
Las principales patologías al momento de ingreso en la unidad de Cuidados Intensivos Pediátricos fueron de tipo
respiratorias, dentro de ellas neumonía, 7 (19 %), seguida de síndrome obstructivo bronquial del lactante, 6 (17
%), y cetoacidosis diabética, 6 (17 %). Sepsis 5 casos (11 %), trauma craneoencefálico,
2 (6 %), y otras, representadas por 11 casos (31 %).
Tabla 4. Patologías asociadas a mayor riesgo de mortalidad de los pacientes ingresados en la
Unidad de Cuidados Intensivos Pediátricos
Patología
|
No. Casos
|
%
|
Shock séptico
|
7
|
32
|
Insuficiencia respiratoria
|
6
|
27
|
Fallo multiorgánicos
|
5
|
23
|
Insuficiencia renal
|
2
|
9
|
Coagulación intravascular diseminada
|
2
|
9
|
Total
|
22
|
100
|
Fuente: instrumento de recolección de datos, arch. UCIP-HMISLLM.
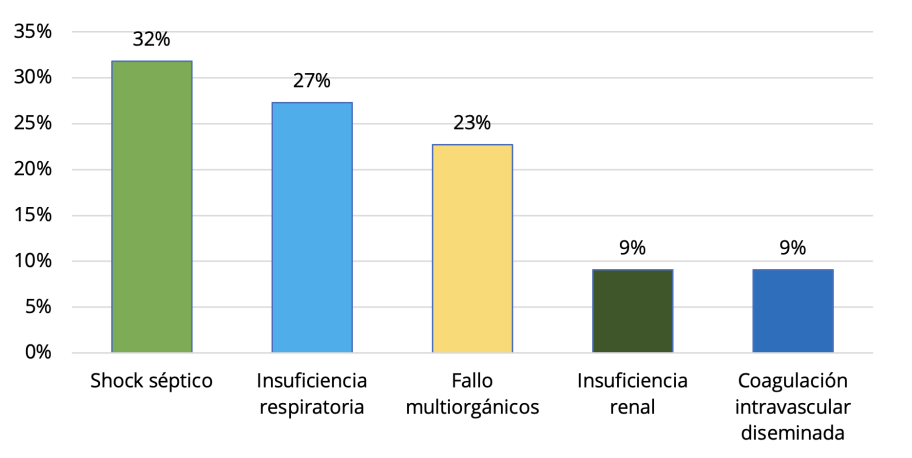
Figura 4. Patologías asociadas a mayor riesgo de mortalidad de los pacientes ingresados en la
Unidad de Cuidados Intensivos Pediátricos
Fuente: Tabla 4.
Las patologías asociadas a mortalidad, Shock séptico (32 %); Insuficiencia respiratoria (27 %); Fallo
multiorgánicos (23 %); Insuficiencia renal y Coagulación intravascular diseminada (9 %) cada uno.
Tabla 5. Puntuación obtenida de la escala PRISM (Escala de Predicción de mortalidad Pediátrica)
aplicada a los pacientes graves ingresados en la Unidad de Cuidados Intensivos Pediátricos
Puntaje PRISM
|
No. casos
|
%
|
|
<20 bajo
|
10
|
28
|
|
20-30 medio
|
5
|
14
|
|
>30 alto
|
22
|
58
|
|
Total
|
37
|
100
|
Fuente: instrumento de recolección de datos, arch. UCIP-HMISLLM.
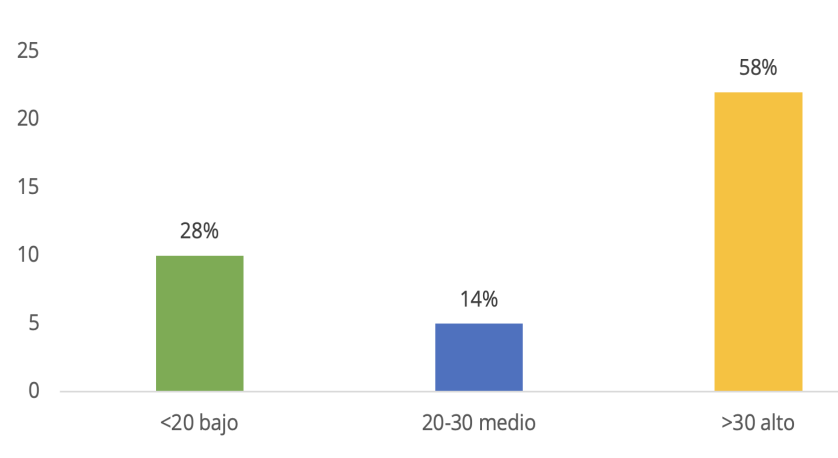
Figura 5. Puntuación obtenida de la escala PRISM (Escala de Predicción de mortalidad Pediátrica)
aplicada a los pacientes graves ingresados en la Unidad de Cuidados Intensivos
Fuente: Tabla 1.
La mayoría de las pacientes obtuvieron una puntuación PRISM elevada >30 puntos, 22 (58 %), lo que representa
un riesgo de mortalidad alta, seguida por 10 (28 %) con un PRISM <20 puntos para un porcentaje de mortalidad
bajo y 5 (14 %) para un riesgo de mortalidad intermedio.
Tabla 6. Porcentaje de riesgo de mortalidad de los pacientes graves de la Unidad de Cuidados
Intensivos Pediátricos
|
|
Sobrevivientes
|
Fallecidos
|
%
|
Esperado
|
16
|
21
|
41
|
Observado
|
15
|
22
|
59
|
Fuente: instrumento de recolección de datos, arch. UCIP-HMISLLM.
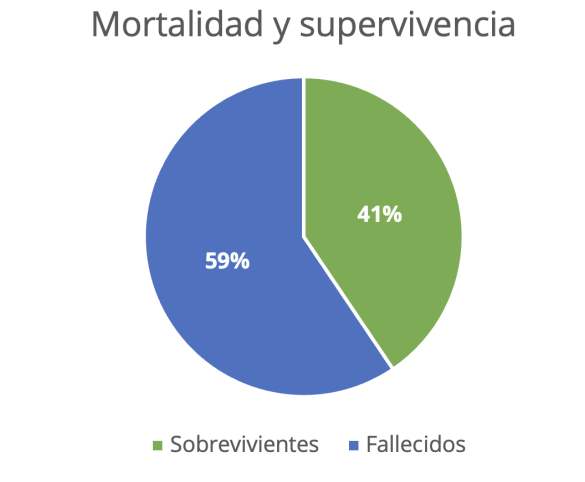
Figura 6. Porcentaje de riesgo de mortalidad de los pacientes graves de la Unidad de Cuidados
Intensivos Pediátricos
Fuente: Tabla 6.
La mortalidad fue de 22 (59 %), mientras que la esperada, según el valor predictivo del PRISM, fue 21 (57 %).
La sobrevivencia observada fue 15 (41 %), y la esperada 16 (43 %).
Tabla 7. Edad promedio de mortalidad en los pacientes ingresados a la Unidad de Cuidados
Intensivos Pediátricos
Edad
|
No. Casos
|
%
|
1-11 meses
|
15
|
67
|
1-2 años
|
3
|
13
|
2-5 años
|
1
|
5
|
6-10 años
|
1
|
5
|
>10 años
|
2
|
10
|
Total
|
22
|
100
|
Fuente: instrumento de recolección de datos, arch. UCIP-HMISLLM.
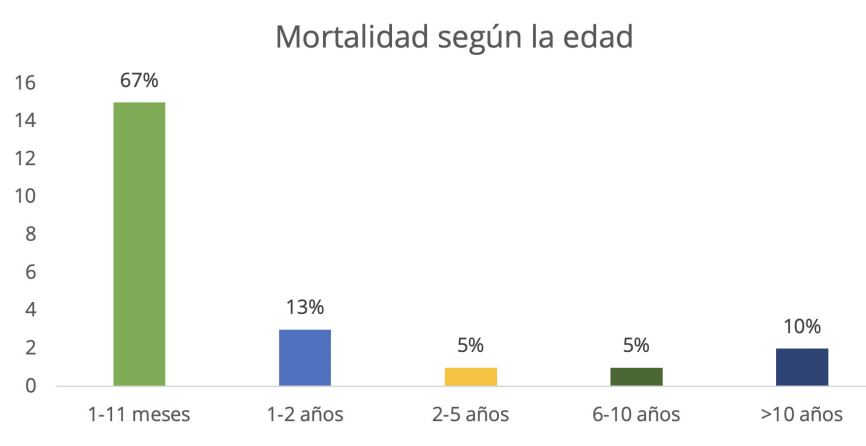
Figura 7. Edad promedio de mortalidad en los pacientes ingresados a la Unidad de Cuidados
Intensivos Pediátricos
Fuente: Tabla 7.
La edad promedio de mortalidad de los pacientes ingresados en la Unidad de Cuidados Intensivos Pediátricos del
Hospital Materno Infantil San Lorenzo de Los Mina, enero–abril 2020, fue de 1-11 meses o lactantes menores, 15
casos (67 %); 1-2 años o lactantes mayores, 3 (13 %); 2-5 años o preescolares, 1 (5 %); 6-10 años o escolares, 1
(5 %), y mayor de 10 años o adolescentes 2 (10 %).
Tabla 8. Porcentaje de supervivencia de los pacientes ingresados a la Unidad de Cuidados
Intensivos Pediátricos
|
|
Sobrevivientes
|
Fallecidos
|
%
|
Esperado
|
16
|
21
|
41
|
Observado
|
15
|
22
|
59
|
Fuente: instrumento de recolección de datos, arch. UCIP-HMISLLM
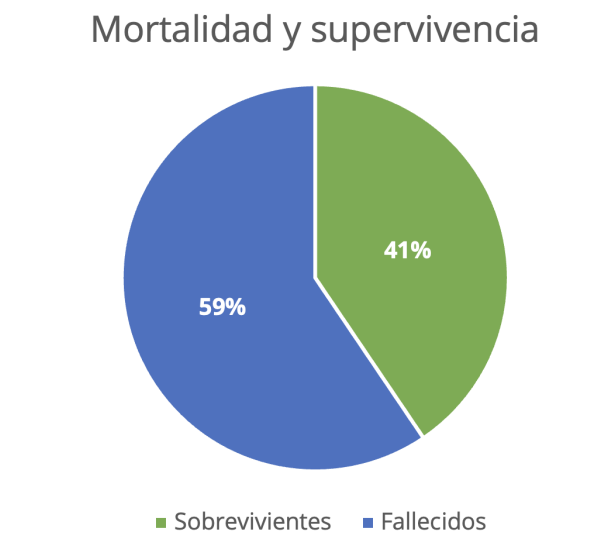
Figura 8. Porcentaje de supervivencia de los pacientes ingresados a la Unidad de Cuidados
Intensivos Pediátricos
Fuente: Tabla 8.
La supervivencia observada en los pacientes ingresados en la Unidad de Cuidados Intensivos Pediátricos del
Hospital Materno Infantil San Lorenzo de Los Mina, enero–abril 2020, fue de 15 (41 %), mientras que la esperada
fue de 16 (43 %).
Tabla 9. Estancia de los pacientes admitidos
Estancia
|
No. Casos
|
%
|
1-3 días
|
23
|
61
|
4-7 días
|
8
|
21
|
8-14 días
|
4
|
12
|
15-30 días
|
1
|
3
|
>30 días
|
1
|
3
|
Total
|
37
|
100
|
Fuente: instrumento de recolección de datos, arch. UCIP-HMISLLM.
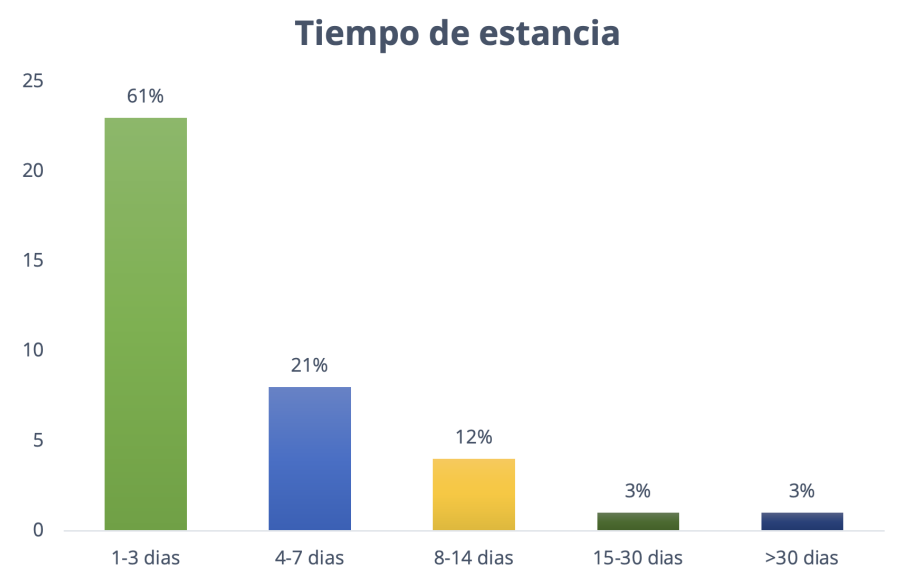
Figura 9. Estancia de los pacientes admitidos
Fuente: Tabla 9.
El tiempo de estancia promedio de los pacientes admitidos en la Unidad de Cuidados Intensivos Pediátricos del
Hospital Materno Infantil San Lorenzo de Los
Mina, enero–abril 2020, fue de 1-3 días en 23 casos (61 %); 4-7 días, en 8 casos (21 %); 8-14 días, 4 pacientes
(12 %); 15-30 días, 1 paciente (3 %); y mayor de 30 días, 1 caso (3 %).
Tabla 10. Condición al momento de egreso
Condición
|
No. Casos
|
%
|
Vivo
|
15
|
59
|
Fallecido
|
22
|
41
|
Total
|
37
|
100
|
Fuente: instrumento de recolección de datos, arch. UCIP-HMISLLM.
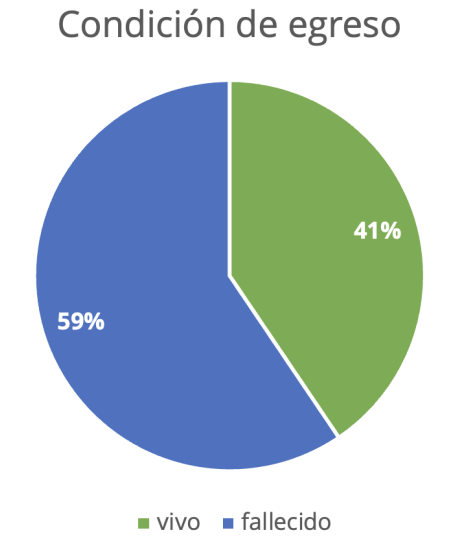
Figura 10. Condición al momento de egreso
Fuente: Tabla 10.
De los 37 pacientes ingresados a la Unidad de Cuidados Intensivos Pediátricos del Hospital Materno Infantil San
Lorenzo de Los Mina, enero–abril 2020, 15 (41 %) egresaron en condición de vivo, 22 (59 %) egresaron fallecidos.
Discusión
En la presente investigación se ha comprobado que la utilización y el enfoque que tiene la escala PRISM ha sido
considerada como un instrumento eficaz para predecir el riesgo de mortalidad a la hora de admitir pacientes en
condición crítica a la Unidad de Cuidados Intensivos Pediátricos, concordando con diversos estudios
realizados7. Las condiciones en que llegan los pacientes o con patologías de base pueden
interferir en los pronósticos y presentar variabilidades.
En la Unidad de Cuidados Intensivos Pediátricos del Hospital Materno Infantil San Lorenzo de Los Mina ingresaron
un total de 37 pacientes en el período enero-abril 2020. Dentro del estudio, el 47 % de los pacientes
ingresados correspondió a lactantes menores (<1 año), los cuales representan el 83 % del total de fallecidos,
asociados, principalmente, a infecciones de las vías respiratorias: neumonía y síndrome obstructivo bronquial
del lactante, semejantes a resultados de investigaciones realizadas en Latinoamérica, donde de igual forma el
riesgo de mortalidad es más frecuente en niños menores de un año.9-11
Pérez López y Ruiz Fierro, en Colombia, para el 2011, realizaron un estudio comparativo entre la mortalidad
observada y la esperada, aplicando la escala PRISM en 280 pacientes ingresados a la unidad de cuidado intensivo
pediátrico durante 7 meses. El 85,7 % egresaron vivos y el 14,3 % muertos, por lo que según los resultados
obtenidos se demostró que el PRISM tuvo una capacidad adecuada discriminatoria.9
Tal como indica Ventura Castillo, Nicaragua, 2018, en un estudio de 85 niños el
58.1 % eran menores de 1 año. El tiempo promedio de estancia intrahospitalaria fue de 8.7 días. El 83.8 % de los
ingresos fueron patologías respiratorias. Falleció el 22.6 %. El mayor porcentaje de muertes fue en el grupo
PRISM >30 (100 %), seguido de PRISM 20-30 (66,6 %), y PRISM <20 no hubo muertos (p<0.001), por lo que
se encontró una adecuada discriminación de la escala PRISM como predictor de mortalidad.10
El sexo predominante fue el masculino, representado por un 53 %, siendo también la población de mayor mortalidad.
La literatura afirma que los niños del sexo masculino tienen un riesgo de mortalidad 1.5 veces mayor que las
niñas, pero se desconoce aún la causa de tal diferencia, relacionando a factores genéticos y
hormonales.9 Ventura Castillo, en su estudio reporta que el que 58 % fueron del sexo
femenino.10
En cuanto al tiempo de estada hospitalaria10 señala promedio de 8.7 días. En nuestro caso, el
promedio de estadía fue muy diferente, siendo de 4.05 días, con un mínimo de 1 día y un máximo de 30 días, (DE+-
50.35).
El diagnóstico principal de ingreso fue de etiología respiratoria, específicamente afectación broncopulmonar, con
patologías como neumonía, síndrome obstructivo bronquial del lactante e insuficiencia respiratoria.
Según Ventura Castillo,10 el 83.8 % de los ingresos fueron patologías respiratorias. Por su
parte, Canonero afirma que en su estudio las patologías más comunes estuvieron distribuidas como patología
respiratoria (24.7 %), neurológicas (9.8 %), traumatismos (7.2 %) entre otros.11 En nuestro
caso, la patología respiratoria fue la más común, con un el 36 % de los pacientes internados en nuestra UCIP.
Esto coincide con la temporada de lluvias y mayor riesgo de infecciones respiratorias agudas, provocadas por
virus o bacterias, o ambos, que atacan a esta población tan vulnerable como lo son los lactantes menores y que
es justamente el grupo predominante de ingreso y defunción en este estudio.
En cuanto a la condición de egreso de los pacientes de la Unidad de Cuidados Intensivos Pediátricos, esto varía
según el lugar donde se realice el estudio. La mortalidad encontrada por Ventura Castillo fue de 22.6
%.10 Se pudo observar que la mortalidad en nuestro estudio es muy alta comparada a otros
reportados, debiéndose esto a la condición a retraso a ir por asistencia hospitalaria, manejo o seguimiento
inadecuado, falta de adherencia al tratamiento.
En cuanto a la estancia intrahospitalaria, Canonero determinó que el promedio de hospitalización en terapia
intensiva fue 2 días, con un mínimo de 1 día y máximo de 176 días. En nuestro caso, el promedio de estadio fue
muy diferente, siendo de
4.05 días, con un mínimo de 1 día y un máximo de 30 días, (DE+-50.35).11
El resultado de la puntuación de la escala PRISM coincidió con el pronóstico alto de riesgo de mortalidad alta.
Ventura Castillo observó en su estudio que falleció el 22.6 %. El mayor porcentaje de muertes fue en el grupo
PRISM >30 (100 %),10 encontrando una discriminación adecuada por parte de la escala PRISM
para predecir mortalidad en los pacientes pediátricos de la unidad. Corroborando este estudio según los
resultados de lo esperado y lo observado.
Del total de pacientes, el 28 % fue calificado como bajo riesgo, el 14 % riesgo intermedio y un 59 % como
riesgo alto. Solo un paciente de los fallecidos obtuvo un puntaje bajo de la escala PRISM sin concordar con su
condición final. El 100 % de los pacientes que obtuvieron una puntuación mayor de 30 (riesgo alto) fallecieron,
por lo que sí existe una importante asociación estadística y un enfoque de predicción válido entre los valores
altos del Score y la alta probabilidad de fallecer.
De acuerdo con lo observado, el intervalo de confianza fue de 3, con un p<0.05, el rendimiento observado en la
presente investigación fue adecuado, con unos valores estadísticamente significativos.
Tras los resultados podría afirmarse que los pacientes lactantes menores (<1 año), del sexo masculino, con
patologías respiratorias, tiene mayor riesgo de complicaciones y mortalidad. Así también lo corroboran
Nyirasafari et al., en Ruanda, 2017, que, del total, el 59 % eran masculino, el 25 % eran recién nacidos y casi
el 60 % presentaban desnutrición moderada a grave.12
Tras valorar el score PRISM, se obtuvo una tasa de mortalidad estandarizada (RME) igual a 1.07, estando así en
una relación muy estrecha entre mortalidad observada y mortalidad esperada. La tasa de mortalidad global
expuesta por Nyirasafari et al. en su estudio fue del 50 %.12
El puntaje PRISM arrojó un riesgo de mortalidad alto en los pacientes con un 58 % >30, riesgo de mediano
calibre (14 %) 20-30, y un riesgo bajo de (28 %) <20. Existiendo relación estadística entre los valores de
PRISM con mayor porcentaje de muertes. (p<0.001)
El porcentaje de mortalidad observada fue 59 % y el porcentaje de supervivencia correspondió a un 41 %.
El tiempo promedio de estancia fue de 1-3 días (61 %), relacionado también a mayor porcentaje de mortalidad.
La mortalidad estandarizada en los pacientes atendidos en unidad de Cuidados Intensivos Pediátricos del Hospital
Materno Infantil San Lorenzo de Los Mina fue 1.07.
Hallamos una adecuada discriminación de la escala PRISM como índice predictor de mortalidad, con un área bajo la
curva de ROC de 0.96. (IC: 1.01).
Recomendaciones
Luego de haber discutido, analizado y concluido los resultados procedemos a recomendar:
- Uso y aplicación rutinaria de la escala PRISM a todo paciente que ingrese a la Unidad de Cuidados Intensivos
del Hospital Materno Infantil San Lorenzo de Los Mina en las primeras 24 horas con la finalidad de predecir
mortalidad, ya que ha demostrado en este y varios estudios su alta efectividad y enfoque de predicción.
- Entrenar al personal de las unidades, pues su fácil uso y bajo costo no obstaculiza aplicarla a los
pacientes.
- Contribuir con futuros estudios de investigación para su comparación y mejoría en caso de actualizaciones o
demostraciones de que tan efectiva es la escala aplicada a una gran población, en varios estudios y varios
países.
- Servir como modelo para, a partir de esta, crear nuevas escalas que se adapten y mejoren el valor predictivo
de mortalidad pediátrica en Unidades de Terapia Intensiva.
Agradecimientos
A Dios
Al Hospital Materno Infantil San Lorenzo de Los Mina
A los maestros
A la Sociedad Dominicana de Pediatría, por su alto compromiso, como parte del plan estratégico del
fortalecimiento nacional del pediatra dominicano, facilitando el crecimiento del país a través de la
investigación.
Constamos un adecuado enfoque para predecir mortalidad a través de la escala PRISM mediante una curva de ROC de
0.96. (IC: 1.01). Podemos concluir que el uso de la escala PRISM tiene un rendimiento eficaz para predecir la
mortalidad en los pacientes hospitalizados en la Unidad de Terapia Intensiva del Hospital Materno Infantil San
Lorenzo de Los Mina.
Conclusiones
Luego de analizados y discutidos los resultados podemos concluir:
El grupo etario que mayormente fue admitido en la Unidad de Cuidados Intensivos Pediátricos fueron los menores
de 1 año (lactantes menores) (47 %), predominando el sexo masculino (54 %) y con mayor riesgo de
complicaciones.
La principal patología de ingreso fue neumonía (19 %) y síndrome obstructivo bronquial del lactante (17 %).
El shock séptico (34 %) y la insuficiencia respiratoria (24 %) fueron las entidades de mayor causa de mortalidad
pediátrica en la Terapia Intensiva Pediátrica.
Bibliografía
- Broderick JP, Adeoye O, Elm J. Evolution of the Modified Rankin Scale and Its Use in Future Stroke Trials.
Stroke. 2017;48(7):2007-12.
- Pollack MM, Getson PR, Ruttimann UE, et al. Efficiency of intensive care. A comparative analysisof eight
pediatric intensive care units. JAMA. 1987; 258:1481–6.
- Goyal M, Ganesh A, Brown S, Menon BK, Hill MD. Suggested modification of presentation of stroke trial
results. Int J Stroke. 2018;13(7):669-72.
- Gregory CJ, Nasrollahzadeh F, Dharmar M, Parsapour K, Marcin JP. Comparison of critically ill and injured
children transferred from referring hospitals versus in-house admissions. Pediatrics. 2008
Apr;121(4):e906-11. doi: 10.1 542/peds.2007-2089. PMID: 18381519.
- Sharma A, Tarbox L, Kurc T, Bona J, Smith K, Kathiravelu P, Bremer E, Saltz JH, Prior F. PRISM: A Platform
for Imaging in Precision Medicine. JCO Clin Cancer Inform. 2018;4:491-9.
- Collins FS, Varmus H. A new initiative on precision medicine. N Engl J Med. 2015;372:793–5. PMC PubMed
- National Research Council: Toward precision medicine: Building a knowledge network for biomedical research
and a new taxonomy of disease. Washington, DC, National Academies Press; 2011.
- Mohamed El-Mashad G, Said El-Mekkawy M, Helmy Zayan M. La escala pediátrica de evaluación del fallo
multiorgánico secuencial (pSOFA): una nueva escala de predicción de la mortalidad en la unidad de cuidados
intensivos pediátricos [Paediatric sequential organ failure assessment (pSOFA) score: A new mortality
prediction score in the paediatric intensive care unit]. An Pediatr (Engl Ed). 2020;92(5):277-85.
- Pérez López, S., Y Ruiz Fierro, E. Precisión de la
escala PRISM para predecir
del riesgo de mortalidad
en la unidad de
cuidado intensivo pediátrico del Hospital Universitario Hernando Moncaleano
Perdomo de Neiva. [Trabajo de grado presentado como requisito para optar al Título de Especialista
en Pediatría]. Colombia 2011.
- Ventura Castilblanco, JJ. Escala PRISM y riesgo de morir en los pacientes atendidos en la Unidad de
Cuidados Intensivos Pediátricos del Hospital Alemán Nicaragüense de abril-septiembre 2018. [Tesis
de pediatría Universidad Nacional Autónoma de Nicaragua]. Disponible en: https://repositoriosiidca.csuca.org/Record/RepoUNANM11896
- Canonero I, Figueroa A, Cacciamano A, Olivier E, Cuestas E. Validación de los puntajes de mortalidad PRISM y
PIM2 en una Unidad de Cuidados Intensivos Pediátricos de Córdoba [Validation of PRISM and PIM2 scores of
mortality in a pediatric intensive care unit in Cordoba]. Arch Argent Pediatr. 2010 Oct;108(5):427-33.
Spanish. Available from: https://pubmed.ncbi.nlm. nih.gov/21132231/
- Nyirasafari R, Corden MH, Karambizi AC, Kabayiza JC, Makuza JD, Wong R, Canarie MF. Predictors of mortality
in a paediatric intensive care unit in Kigali, Rwanda. Paediatr Int Child Health. 2017 May;37(2):109-15.
doi: 10.1080/ 20469047.2016.1250031