Introducción
La enfermedad por coronavirus 2019 (COVID-19) es una enfermedad infecciosa emergente, de reciente aparición,
causada por el síndrome respiratorio agudo severo coronavirus-2 (SARS-CoV-2), que fue declarada pandemia por la
Organización Mundial de la Salud el 11 de marzo de 2020.1 El SARS-CoV-2 está estrechamente
relacionado con el SARS-CoV original. Algunos casos pueden progresar rápidamente al síndrome de dificultad
respiratoria aguda (SDRA) y/o insuficiencia de múltiples funciones orgánicas.2,3 En este
caso, se menciona el conocido síndrome de respuesta inflamatoria sistémico (SIRS), el cual se asocia con
disfunción orgánica y mortalidad y para el coronavirus-2 (SARS-CoV-2) llamado síndrome inflamatorio
multisistémico.
La pandemia causada por el coronavirus 2 (SARS-CoV-2) ha infectado a más de 43 millones de personas y ha
provocado más de 1 millón de muertes. Aproximadamente, el 2 % de los casos en los Estados Unidos son niños, y
en la mayoría de los casos el niño es asintomático o tiene síntomas leves. Sin embargo, algunos casos
pediátricos pueden presentarse con síndrome inflamatorio multisistémico
(MIS-C).4,5 El síndrome inflamatorio multisistémico en niños asociado con
SARS-CoV-2 puede conducir a una enfermedad grave y potencialmente mortal en niños y adolescentes previamente
sanos. De ahí la importancia de comprender la epidemiología y el curso clínico del síndrome inflamatorio multisistémico
en niños y su asociación temporal con la enfermedad por coronavirus 2019 (COVID-19), dadas las implicaciones
clínicas y de salud pública del síndrome.
Pavlyshyn Halyna et al. (2021) presentan el síndrome inflamatorio multisistémico en niños (MIS-C) asociado
temporalmente con SARS-CoV-2: se describe el primer caso clínico de síndrome inflamatorio multisistémico (MIS-C)
en un niño de 7 años de la región de Ternopil, Ucrania. El caso clínico presentado cumplió con la definición de
MIS-C del Royal College of Paediatrics and Child Health, asociado temporalmente con la enfermedad sistémica
COVID-19 con fiebre prolongada, disfunción multiorgánica, evidencia de laboratorio de hiperinflamación,
pruebas positivas de SARS-CoV-2 y ausencia de una causa alternativa que explique el cuadro clínico. El
paciente fue tratado de acuerdo con las pautas de tratamiento y, posteriormente, fue dado de alta con la
resolución de su cuadro clínico. Al respecto, los autores concluyeron que este caso clínico llama la atención de
médicos generales y pediatras sobre la importancia del diagnóstico oportuno de un síndrome inflamatorio
multisistémico poco común, pero potencialmente grave, asociado e manera temporal a COVID-19 en
niños.6
Por su parte, Feldstein Leora R. et al. (2020) reportaron 186 pacientes con MIS-C en 26 estados. La mediana de
edad fue de 8.3 años, 62 % eran varones, 73 % había sido previamente sano, 70 % dio positivo para SARS-CoV-2 por
RT-PCR o pruebas de anticuerpos, y 88 % fue hospitalizado después del 16 de abril de 2020. La afectación de
órganos y sistemas en los pacientes incluyó el sistema gastrointestinal en 92 %, cardiovascular en 80 %,
hematológico en 76 %, mucocutáneo en 74 % y respiratorio en 70 %. La mediana de duración de la hospitalización fue de 7 días (rango intercuartílico, 4 a 10); 80 % recibió cuidados intensivos, 20 % recibió
ventilación mecánica, 90 (48 %) recibió soporte vasoactivo y 2 % falleció. Se documentaron aneurismas de las
arterias coronarias en 15 pacientes (8 %), y características similares a la enfermedad de Kawasaki en 40 %. La
mayoría de los pacientes, 171 (92 %), tenía elevaciones en al menos cuatro biomarcadores que indican
inflamación.7
Kaushik Ashlesha et al. (2020) reportaron que la mayoría de los niños presentaron fiebre, síntomas
gastrointestinales y síntomas similares a la enfermedad de Kawasaki. El 68 % de los pacientes requirió cuidados
intensivos; 40 % necesitó inótropos; 34 % recibió anticoagulación, y el 15 % requirió ventilación mecánica. Más
de dos tercios de los pacientes recibieron inmunoglobulina intravenosa y el 49 % recibió corticosteroides. El
remdesivir y el plasma de convalecencia fueron las terapias menos utilizadas. Se informó disfunción del
ventrículo izquierdo en el 32 % de los pacientes. Entre los pacientes que presentaban síntomas similares a KD,
el 23 % desarrolló anomalías coronarias y el 26 % tuvo shock circulatorio. La mayoría se recuperó; 1.7 % de
niños murió.8
Material y métodos
Se trata un estudio descriptivo, observacional, de corte transversal con el objetivo de analizar los factores
pronósticos en pacientes pediátricos con síndrome inflamatorio multisistémico asociado a COVID-19, Hospital
Materno Infantil San Lorenzo de Los Mina, julio-diciembre 2020. El estudio tuvo lugar en el departamento de
pediatría del Hospital Materno Infantil San Lorenzo.
Criterios de inclusión
Pacientes pediátricos con síndrome inflamatorio multisistémico asociado a COVID-19, que cumplan con factores
pronósticos. Hospital Materno Infantil San Lorenzo de Los Mina, julio-diciembre 2020.
Resultados
Tabla 1. Factores pronósticos en pacientes pediátricos con síndrome inflamatorio
multisistémico asociado a COVID-19
|
Frecuencia
|
Casos
|
Porcentaje
|
|
Pacientes con SIM-COVID-19
|
43
|
14.19%
|
|
Pacientes sin SIM-COVID-19
|
127
|
85.81%
|
|
Total asistidos
|
148
|
100
|
Fuente: instrumento de recolección de datos.
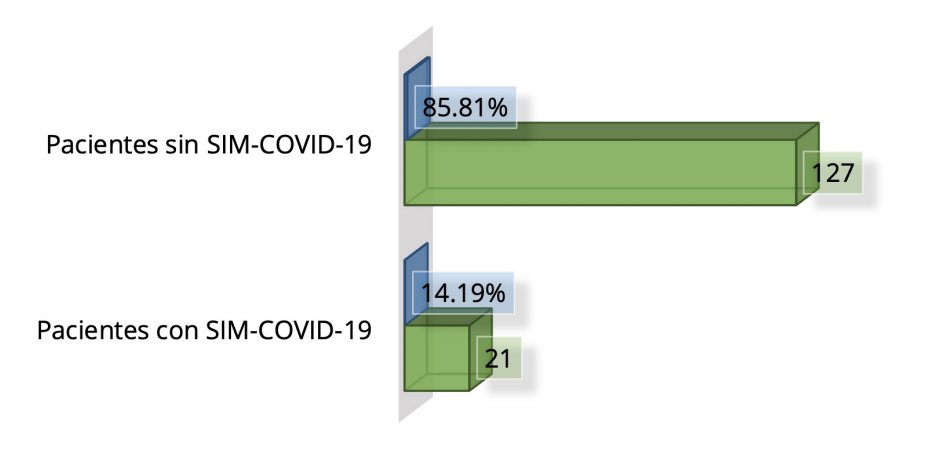
Figura 1. Distribución general de casos según la frecuencia MIS-C-COVID-19
Fuente: Tabla 1.
De un total de 147 pacientes capotados, 43 (14.19 %) se correspondieron con SIM-COVID-19.
Tabla 2. Factores pronósticos en pacientes pediátricos con síndrome inflamatorio
multisistémico asociado a COVID-19. Edad
|
Edad
|
No. de casos
|
Porcentaje
|
|
≤1ª
|
1
|
4.55%
|
|
1-4ª
|
5
|
22.73%
|
|
5-9ª
|
5
|
22.73%
|
|
10-14ª
|
8
|
36.36%
|
|
15-16ª
|
3
|
13.64%
|
|
Total
|
21
|
100.0
|
Fuente: instrumento de recolección de datos.

Figura 2. Distribución de casos según la edad
Fuente: Tabla 2.
El rango de edad de los pacientes seleccionados estuvo comprendido entre niños menores de 1 año hasta 16 años,
siendo el mayor número de casos los de 10 a 14 años con un 36.36 %; seguido por los niños de 1-4 años y de 5-9
años con un 22.73 % cada grupo; de 15 a 16 años se tuvieron tres casos, respondiendo así a un 13.64 %.
Tabla 3. Factores pronósticos en pacientes pediátricos con síndrome inflamatorio
multisistémico asociado a COVID-19, Sexo
|
Sexo
|
Casos
|
Porcentaje
|
|
Masculino
|
14
|
66.67%
|
|
Femenino
|
7
|
33.33%
|
|
Total
|
21
|
100.0
|
Fuente: instrumento de recolección de datos.
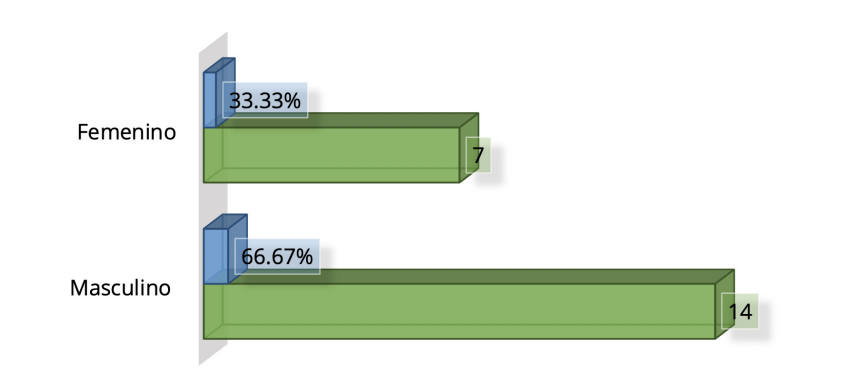
Figura 3. Distribución de casos según el sexo
Fuente: Tabla 3.
En el sexo masculino fue más prevalente las manifestaciones de síndrome inflamatorio multisistémico, para un
66.67 %.
Tabla 4. Factores pronósticos en pacientes pediátricos con síndrome inflamatorio
multisistémico asociado a COVID-19. Procedencia
|
Procedencia
|
Casos
|
Porcentaje
|
|
Rural
|
3
|
14.29%
|
|
Urbana
|
18
|
85.71%
|
|
Total
|
21
|
100.0
|
Fuente: instrumento de recolección de datos.
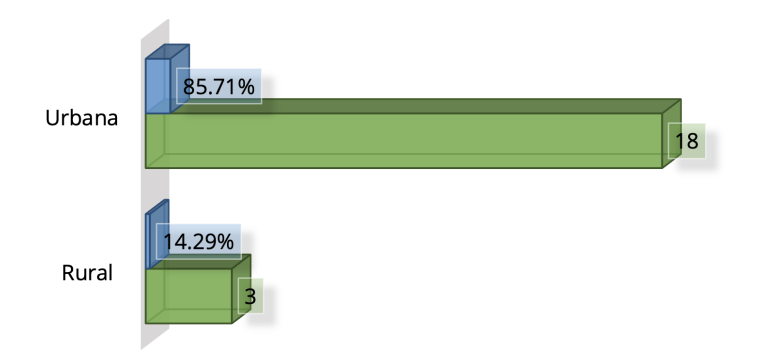
Figura 4. Distribución de casos según la procedencia
Fuente: Tabla 4.
En cuanto a la procedencia encontramos que un 85.71 % correspondió a la zona urbana, mientras que solo un 14.29
%, o sea, tres casos, a la zona rural.
Tabla 5. Factores pronósticos en pacientes pediátricos con síndrome inflamatorio
multisistémico asociado a COVID-19. Nacionalidad
|
Nacionalidad
|
Casos
|
Porcentaje
|
|
Dominicano
|
18
|
85.71%
|
|
Extranjeros
|
3
|
14.29%
|
|
Total
|
21
|
100.0
|
Fuente: instrumento de recolección de datos.
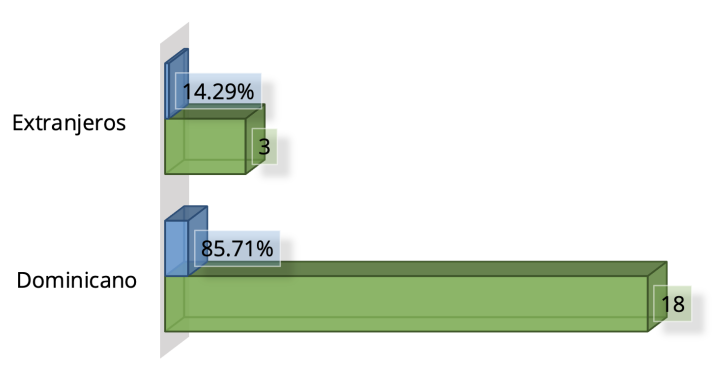
Figura 5. Distribución de casos según nacionalidad
Fuente: Tabla 5.
La población de extranjeros estuvo representada por un 14.29 %, o sea, tres casos, el resto, 85.71 %,
dominicanos.
Tabla 6. Factores pronósticos en pacientes pediátricos con síndrome inflamatorio
multisistémico asociado a COVID-19. Antecedentes patológicos
|
Antecedentes patológicos
|
|
|
Negados
|
8
|
38.10%
|
|
Asma
|
5
|
23.81%
|
|
Diabetes I
|
2
|
9.52%
|
|
Neumonía
|
3
|
14.29%
|
|
Asma + Tuberculosis
|
1
|
4.76%
|
|
Asma + Diabetes
|
1
|
4.76%
|
|
Asma + neumonía
|
1
|
4.76%
|
|
Total
|
21
|
100.0
|
Fuente: instrumento de recolección de datos.
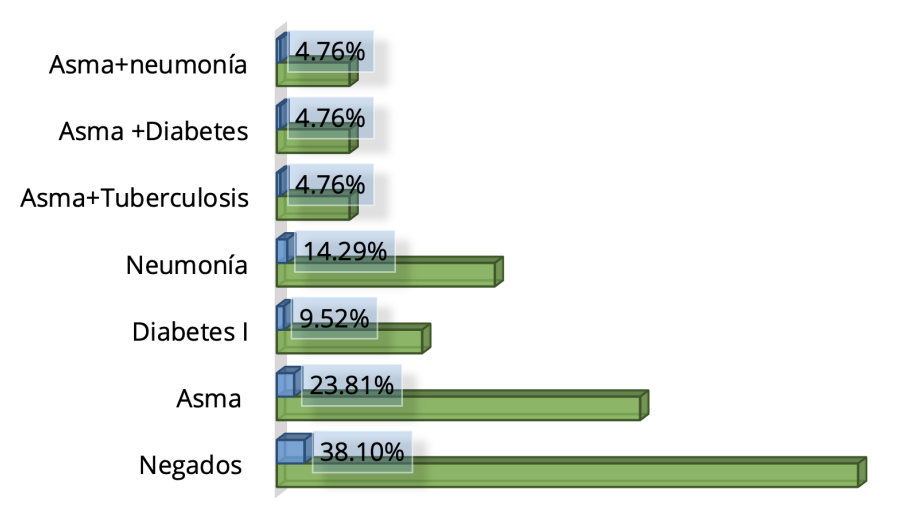
Figura 6. Antecedentes personales patológicos
Fuente: Tabla 6.
Los antecedentes personales patológicos que se presentaron fueron los siguientes: asma con 5 casos (23.81 %),
diabetes mellitus tipo I, 2 casos (9.52 %), neumonía, 3 casos (14.29 %); casos mixtos de asma más tuberculosis;
asma más neumonía, asma más diabetes 4.7 (6 %) cada uno.
Tabla 7. Factores pronósticos en pacientes pediátricos con síndrome inflamatorio
multisistémico asociado a COVID-19. Manifestaciones clínicas
|
Manifestaciones clínicas
|
|
Fiebre
|
14
|
66.60%
|
|
Rash cutáneo
|
14
|
66.60%
|
|
Dificultad respiratoria
|
12
|
57.14%
|
|
Equimosis
|
10
|
47.61%
|
|
Petequias
|
8
|
38.09%
|
|
Tos
|
7
|
33.30%
|
|
Hematomas
|
7
|
33.30%
|
|
Evacuaciones líquidas
|
5
|
23.80%
|
|
Palidez
|
5
|
23.80%
|
|
Púrpura
|
3
|
14.20%
|
Fuente: instrumento de recolección de datos.
Las principales manifestaciones clínicas que también se presentan como factores pronósticos son la fiebre, con 14
casos (66.60 %), junto al rash cutáneo; dificultad respiratoria, 12 casos (57.14 %); equimosis, 10 casos (47.61
%); petequias, 8 casos (38.09 %) tos y hematomas, 7 casos cada una (33.30 %); evacuaciones líquidas y palidez, 3
casos, (23.80 %) 5 casos, cada uno igual a 23.80 %; y púrpura, tres casos, 14.20 %.
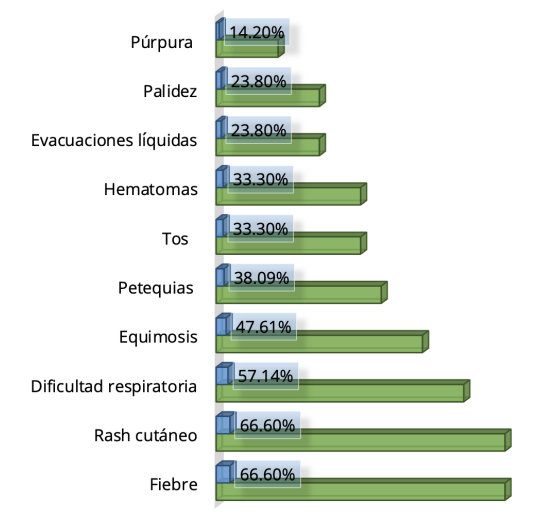
Figura 7. Distribución de casos según manifestaciones clínicas
Fuente: Tabla 7.
Tabla 8. Factores pronósticos en pacientes pediátricos con síndrome inflamatorio
multisistémico asociado a COVID-19. Estudios paraclínicos de laboratorio
Estudios paraclínicos de
laboratorio
Aumentado
Normal
|
|
Casos
|
%
|
Casos
|
%
|
|
Dímero D
|
17
|
81%
|
3
|
19%
|
|
Ferritina
|
16
|
76.20%
|
4
|
23.80%
|
|
Procalcitonina
|
16
|
76.20%
|
4
|
23.80%
|
|
Proteína C reactiva
|
16
|
76.20%
|
4
|
23.80%
|
|
Velocidad de sedimentación eritrocitaria VSG
|
12
|
57.40%
|
8
|
37.60%
|
|
Ningún laboratorio
|
1
|
0.047
|
1
|
4.70%
|
Fuente: instrumento de recolección de datos.
 >
>
Figura 8. Laboratorio según niveles aumentados
Fuente: Tabla 8.
Los laboratorios con los marcadores inflamatorios elevados fueron el Dímero D, estando elevado en un 81 %, la
ferritina, 76.20 %, junto a la procalcitonina y proteína C reactiva; la velocidad de sedimentación eritrocitaria
estuvo elevada en 12 casos con un 57.40 %; hubo un paciente que no contó con estas pruebas de laboratorio, para
un 4.70 %.
Tabla 9. Factores pronósticos en pacientes pediátricos con síndrome inflamatorio
multisistémico asociado a COVID-19. Traslado coordinado
|
Traslado coordinado
|
Casos
|
%
|
|
Sí
|
11
|
52.38%
|
|
No
|
4
|
19.05%
|
|
Captados en el centro
|
6
|
28.57%
|
|
Total
|
21
|
100
|
Fuente: instrumento de recolección de datos.
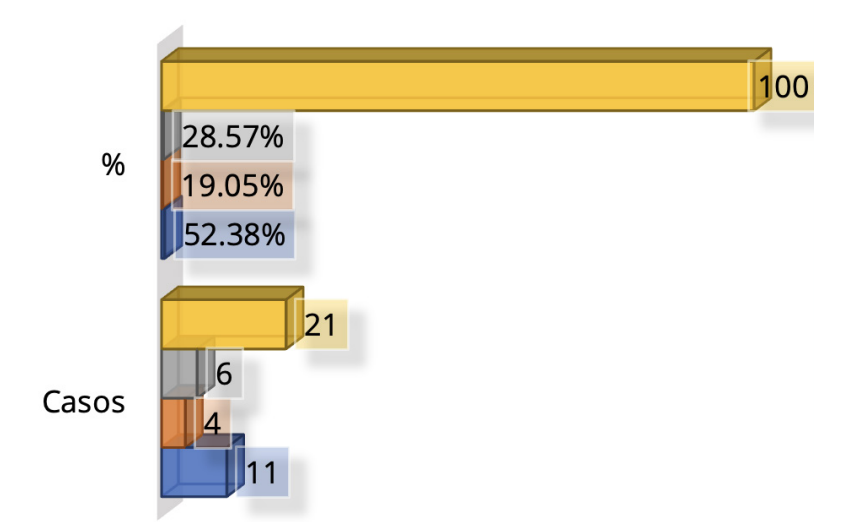
Figura 9. Traslado coordinado
Fuente: Tabla 9.
Traslados coordinados, 52.38 %; traslados no coordinados, 19.05 %; y captados en el centro, que asistieron por
medios propios, 28.57 %.
Tabla 10. Factores pronósticos en pacientes
pediátricos con síndrome inflamatorio multisistémico asociado a COVID-19. Condición de egreso
|
Condición de egreso
|
Casos
|
%
|
|
De Alta
|
17
|
80.95%
|
|
Defunción
|
4
|
19.05%
|
|
Total
|
21
|
100.0
|
Fuente: instrumento de recolección de datos.
Con relación a la condición de egreso fueron egresados 16 pacientes (76.19 %); defunciones, 4 casos (19.5 %), una
mortalidad muy alta; y un caso referido, 4.76 %.
Discusión
La pandemia de la enfermedad por coronavirus 2019 (COVID-19) ha tenido un impacto generalizado en todos los
entornos, médicos, sociales, psicológico, económicos y políticos, y con manifestaciones renovadas conforme
avanza la crisis. Se ha descrito el síndrome inflamatorio multisistémico en niños (MIS-C) asociado con la
enfermedad por coronavirus (COVID-19) con múltiples factores pronósticos. La variabilidad de hallazgos en el
contexto de COVID-19 y dicho síndrome es desafiante, pues muchos de los casos que los presentan pueden terminar
en defunciones.
El síndrome inflamatorio multisistémico asociado con la infección por SARS-CoV-2 puede provocar lesiones
miocárdicas y shock en los niños por un estado inflamatorio severo, y puede simular la enfermedad de Kawasaki.
Los informes iniciales sobre COVID-19 describían a los niños en gran medida a salvo de manifestaciones graves, y
solo el 2-6 % de estos necesitaban tratamiento de cuidados intensivos.
En la distribución de casos del síndrome inflamatorio multisistémico asociado a infección por COVID-19 fueron
asistidos, durante el período, un total de 148 pacientes, de los cuales 14.19 % presentaron manifestaciones que
identificaban al síndrome.
El rango de edad de los pacientes seleccionados estuvo comprendido entre niños menores de 1 año hasta 16 años,
siendo el mayor número de casos los de 10 a 14 años, con un 36.36 %; seguido por los niños de 1-4 años y de 5-9
años, con un 22.73 %, respectivamente; de 15 a 16 años tuvimos tres casos, respondiendo así a un 13.64 %.
Dichos resultados son similares a los reportados por la OMS en un informe científico sobre el síndrome
inflamatorio multisistémico en niños y adolescentes con COVID 19, donde plantea que los afectados por dicho
síndrome, en su mayoría, son niños mayores de 5 años.
En el sexo masculino fueron más prevalentes las manifestaciones de síndrome inflamatorio multisistémico, para un
66.67 %.
En cuanto a la procedencia, encontramos que un 85.71 % correspondió a la zona urbana, mientras que solo un 14.29
%, es decir, tres casos, correspondieron a la zona rural.
La población de extranjeros estuvo representada por un 14.29 %, esto es, tres casos, el resto eran dominicanos.
Los antecedentes personales patológicos fueron, primeramente, asma, neumonía, asma y tuberculosis; asma y
neumonía, asma y diabetes. Se tomaron en cuenta otras patologías como antecedentes como la nefropatía,
bronquiolitis, cardiopatías y desnutrición, mas no estuvieron presentes en ningún caso para ellos. Dichos
resultados se corroboran con los informes de la (OMS, 2021) bajo el título Informe científico síndrome
inflamatorio multisistémico en niños y adolescentes con COVID-19 donde plantea que niños con
afectación pulmonar previa tienen pronóstico desfavorable al igual que niños con enfermedades crónicas.
A pesar de que no encontramos estudios sobre consumos de sustancias tóxicas en niños con MIS-C asociado a COVID,
nuestro estudio arrojó que el 9.52 % de los pacientes manifestó consumir hookah.
Las principales manifestaciones clínicas que también se presentan como factores pronósticos son la fiebre, junto
al rash cutáneo; dificultad respiratoria, equimosis, petequias, tos y hematomas, evacuaciones líquidas y
palidez, y púrpura.
Los laboratorios con los marcadores inflamatorios elevados fueron el Dímero D como elevado, ferritina,
procalcitonina y proteína C reactiva; la velocidad de sedimentación eritrocitaria estuvo elevada. Con relación a
la condición de egreso una mortalidad alta.
Feldstein et al. (2020), acerca del síndrome inflamatorio multisistémico en niños y adolescentes estadounidenses,
indican en su reporte la afectación de órganos y sistemas; al respecto, incluyeron el sistema gastrointestinal
en pacientes (92 %), cardiovascular (80 %), hematológico (76 %), mucocutáneo (74 %) y respiratorio (70 %). La
mediana de duración de la hospitalización fue de 7 días (rango intercuartílico, 4 a 10); 80 % recibió cuidados
intensivos; 20 % ventilación mecánica; 90 (48 %) recibieron soporte vasoactivo y un 2 % falleció. Se
documentaron aneurismas de las arterias coronarias en 15 pacientes (8 %), y características similares a la
enfermedad de Kawasaki en 40 %. La mayoría de los pacientes 171 (92 %) tenían elevaciones en al menos cuatro
biomarcadores que indican inflamación.6
Kaushik et al. (2020) realizaron una revisión sistemática del síndrome inflamatorio multisistémico en niños
asociado con la infección por SARS-CoV-2; la mayoría de los niños en los estudios informados presentaron fiebre,
síntomas gastrointestinales y síntomas similares a la enfermedad de Kawasaki. El 68 % de los pacientes requirió cuidados intensivos; 40 % necesitó inótropos; 34 % recibió anticoagulación; y el 15 %
requirió ventilación mecánica.7
García-Salido et al. (2020) explican las manifestaciones graves del SARS-CoV-2 en niños y adolescentes en su
estudio De la neumonía COVID-19 al síndrome inflamatorio multisistémico: un estudio multicéntrico
en unidades de cuidados intensivos pediátricos en España. El registro nacional prospectivo multicéntrico incluyó 47 UCIP; se recopilaron datos de niños ingresados con infección confirmada por SARS-CoV-2 o que
cumplían los criterios de MIS-C (con o sin confirmación de PCR de SARS-CoV-2). Se resumen los resultados
indicando que se reclutaron a setenta y cuatro niños. El 71 % cumplió con la definición de MIS-C. Los pacientes
MIS-C eran mayores que los pacientes no MIS-C 9.4 años. Una mayor proporción de ellos no tenía antecedentes
médicos de interés (88.2 %). Los pacientes no MIS-C presentaron con mayor frecuencia dificultad respiratoria
(60.7 % vs. 13.3 %); mayor prevalencia de fiebre (95.6 % vs. 64.3 %), de diarrea (66.7 % vs. 11.5 %), vómitos
(71.1 % vs. 23.1 %), shock (84.4 % vs. 13.8 %) y de disfunción cardíaca (53.3 % vs. 10.3 %). La mayoría de los
pacientes fueron dados de alta de la UCIP al final de la recopilación de datos con una estancia media de 5 días,
en el grupo MIS-C fallecieron 3 pacientes, ninguno de ellos pertenecía al grupo MIS-C.8, 26
Conclusiones
Datos actuales sugieren que el COVID-19 es menos frecuente en niños, con un curso relativamente leve, sin
embargo, se ha producido un aumento en el número de niños que se presentan en los hospitales, provocado una
alerta por parte del personal sanitario.
Fue alto el número de casos de síndrome inflamatorio multisistémico asociado a infección por COVID-19 con un
14.19 %. El rango de edad de los pacientes seleccionados estuvo comprendido entre niños menores de 1 año hasta
16 años, presentando el mayor número de casos los de 10 a 14 años, con un 36.36 %. En el sexo masculino fue más prevalente, en 66.67 %. En procedencia, 85.71 % correspondió a la zona urbana.
La población de extranjeros 14.29 %. Los antecedentes personales patológicos fueron asma, diabetes mellitus tipo
I, neumonía, mixtos de asma más tuberculosis; asma más neumonía, asma más diabetes.
Las manifestaciones clínicas principales en orden de frecuencia: fiebre, rash cutáneo; dificultad respiratoria,
equimosis, petequias, tos y hematomas, evacuaciones líquidas y palidez y púrpura. En las analíticas se tomaron
en cuenta el Dímero-D, elevado, así como la ferritina, procalcitonina y proteína C reactiva; la velocidad de
sedimentación eritrocitaria.
La proporción de pacientes que fueron con traslado coordinado fueron 52.38 %; pacientes no coordinados desde
otros centros de salud 19.05 %. Con relación a la condición de egreso la entidad cursa con una alta mortalidad.
Las manifestaciones clínicas se presentan como factores pronósticos, la edad, el sexo y los resultados de
laboratorio nos indican valorar e identificar el SIM-COVID-19, alertando además el riego de mortalidad.
Recomendaciones
Crear guías unificadas de manejo de esta entidad, también protocolos de actuación y flujogramas.
- Implementar métodos de educación y capacitación tanto del personal sanitario como del público en general.
- Prestar atención a signos y síntomas sutiles.
- Fomentar la realización de más estudios de esta entidad patológica.
- Evaluar exhaustivamente a los pacientes.
- Realizar siempre pruebas de marcadores inflamatorios y complementar con laboratorio de imágenes.
- Hacer seguimiento multidisciplinario de los pacientes.
Agradecimientos
A Dios
Al Hospital Materno Infantil San Lorenzo de Los Mina
A los maestros
A la Sociedad Dominicana de Pediatría, por su alto compromiso como parte del plan estratégico del fortalecimiento
nacional del pediatra dominicano, facilitando el crecimiento del país a través de la investigación.
Bibliografía
- Meehan MT, Rojas DP, Adekunle AI, Adegboye OA, Caldwell JM, Turek E, Williams BM, Marais BJ, Trauer JM,
McBryde ES. Modelling insights into the COVID-19 pandemic. Paediatr Respir Rev. 2020;35:64-9. doi:
10.1016/j.prrv. 2020.06.014.
- Khan M, Khan H, Khan S, Nawaz M. Epidemiological and clinical characteristics of coronavirus disease
(COVID-19) cases at a screening clinic during the early outbreak period: a single-centre study. J Med
Microbiol. 2020;69(8):1114-23.
- Martos Pérez F, Luque Del Pino J, Jiménez García N, Mora Ruiz E, Asencio Méndez C, García Jiménez JM,
Navarro Romero F, Núñez Rodríguez MV. Comorbidity and prognostic factors on admission in a COVID-19 cohort
of a general hospital. Rev Clin Esp. 2020;S0014-2565(20):30179-X. English, Spanish.
- Panigrahy N, Policarpio J, Ramanathan R. Multisystem inflammatory syndrome in children and SARS-CoV-2: A
scoping review. J PediatrRehabil Med. 2020;13(3):301-16. doi: 10.3233/PRM-200794.
- Maestre-Muñiz MM, Arias Á, Arias-González L, Angulo-Lara B, Lucendo AJ. Prognostic Factors at Admission for
In-Hospital Mortality from COVID-19 Infection in an Older Rural Population in Central Spain. J Clin Med.
2021;10(2):318.
- Pavlyshyn H, Slyva V, Dyvonyak O, Horishna I. Multisystem inflammatory syndrome in children (MIS-C)
temporally associated with SARS-CoV-2: the first clinical case in Ternopil, Ukraine. Germs.
2021;11(1):120-7. doi: 10.18683/ germs.2021.1249.
- Feldstein LR, Rose EB, Horwitz SM, Collins JP, Newhams MM, Son MBF, et al. Multisystem Inflammatory Syndrome
in U.S. Children and Adolescents. N Engl J Med. 2020;383(4):334-46. doi: 10.1056/NEJMoa2021680.
- Kaushik A, Gupta S, Sood M, Sharma S, Verma S. A Systematic Review of Multisystem Inflammatory Syndrome in
Children Associated With SARS-CoV-2 Infection. Pediatr Infect Dis J. 2020;39(11):e340-e346.
- García-Salido A, de Carlos Vicente JC, BeldaHofheinz S, Balcells Ramírez J, Slöcker Barrio M, Leóz Gordillo
I, et al. Severe manifestations of SARS-CoV-2 in children and adolescents: from COVID-19 pneumonia to
multisystem inflammatory syndrome: a multicentre study in pediatric intensive care units in Spain. Crit
Care. 2020;24(1):666.
- Panigrahy N, Policarpio J, Ramanathan R. Multisystem inflammatory syndrome in children and SARS-CoV-2: A
scoping review. J PediatrRehabil Med. 2020;13(3):301-16. doi: 10.3233/PRM-200794. Erratum in: J
PediatrRehabil Med. 2021;14(1):137.
- Goldman RD. Coronavirus disease 2019 in children: Surprising findings in the midst of a global pandemic. Can
Fam Physician. 2020;66(5):332-4.
- Deza Leon MP, Redzepi A, McGrath E, Abdel-Haq N, Shawaqfeh A, Sethuraman U, Tilford B, Chopra T, Arora H,
Ang J, Asmar B. COVID-19-Associated Pediatric Multisystem Inflammatory Syndrome. J Pediatric Infect Dis Soc.
2020;9(3):407-8.
- Pereira MFB, Litvinov N, Farhat SCL, Eisencraft AP, Gibelli MABC, Carvalho WB, et al. Severe clinical
spectrum with high mortality in pediatric patients with COVID-19 and multisystem inflammatory syndrome.
Clinics (Sao Paulo). 2020;75:e2209.
- Duarte Mote J, Espinosa López R, Sánchez Rojas G, De Santiago Leaños J, Díaz Meza S, Eng Castro E. Síndrome
de respuesta inflamatoria sistémica. Aspectos fisiopatológicos. RevAsoc Mex MedCrit y Ter Int, 2009;23
(4):225-33
- Kaukonen KM, Bailey M, Pilcher D, Cooper DJ, Bellomo R. Systemic inflammatory response syndrome criteria
in defining severe sepsis. N Engl J Med. 2015;372(17):1629-38. doi: 10.1056/NEJMoa1415236.
- Balk RA. Systemic inflammatory response syndrome (SIRS): where did it come from and is it still relevant
today? Virulence. 2014;5(1):20-6. doi: 10.4161/ viru.27135.
- Williams JM, Greenslade JH, McKenzie JV, Chu K, Brown AFT, Lipman J. Systemic Inflammatory Response
Syndrome, Quick Sequential Organ Function Assessment, and Organ Dysfunction: Insights from a Prospective
Database of ED Patients With Infection. Chest. 2017;151(3):586-96.
- Bone RC, Balk RA, Cerra FB, Dellinger RP, Fein AM, Knaus WA, Schein RM, Sibbald WJ, The ACCP/SCCM Consensus
Conference Committee. American College of Chest Physicians/Society of Critical Care Medicine Definitions for
sepsis and organ failure and guidelines for the use of innovative therapies in sepsis. Chest.
1992;101:1644–55.
- Balk RA. Severe sepsis and septic shock. Definitions, epidemiology, and clinical manifestations. Crit Care
Clin. 2000;16:179–92. doi: 10.1016/S07490704(05)70106-8.
- Bone RC. The pathogenesis of sepsis. Ann Intern Med. 1991;115:457–69. doi: 10.7326/0003-4819-115-6-457
- Balk RA, Bone RC. The septic syndrome. Definition and clinical implications. Crit Care Clin. 1989;5:1–8.
- Zeni F, Freeman B, Natanson C. Anti-inflammatory therapies to treat sepsis and septic shock: a reassessment.
Crit Care Med. 1997;25:1095–100.
- Agha R, Kojaoghlanian T, Avner JR. Initial Observations of COVID-19 in US Children. Hosp Pediatr.
2020;10(10):902-5.
- De Luca CD, Esposito E, Cristiani L, Mancino E, Nenna R, Cortis E, Midulla F. COVID-19 in children: A brief
overview after three months experience. Paediatr Respir Rev. 2020;35:9-14.
- Balasubramanian S, Rao NM, Goenka A, Roderick M, Ramanan AV. Coronavirus Disease 2019 (COVID-19) in
Children What We Know So Far and What We Do Not. Indian Pediatr. 2020;57(5):435-42.
- Jiang L, Tang K, Levin M, Irfan O, Morris SK, Wilson K, Klein JD, Bhutta ZA. COVID-19 and multisystem
inflammatory syndrome in children and adolescents. Lancet Infect Dis. 2020 Nov;20(11):e276-e288.
- Sood M, Sharma S, Sood I, Sharma K, Kaushik A. Emerging Evidence on Multisystem Inflammatory Syndrome in
Children Associated with SARS-CoV-2 Infection: a Systematic Review with Meta-analysis. SN Compr Clin Med.
2021;3: 1-10. doi: 10.1007/s42399-020-00690-6.
- Wiersinga WJ, Rhodes A, Cheng AC, Peacock SJ, Prescott HC. Pathophysiology, Transmission, Diagnosis, and
Treatment of Coronavirus Disease 2019 (COVID-19): A Review. JAMA. 2020;324(8):782-93.
- Heyland DK, Dhaliwal R, Day AG et al. Reducing deaths due to oxidative stress (The REDOXS Study): Rationale
and study design for a randomized trial of glutamine and antioxidant supplementation in critically-ill
patients. Proc Nutr Soc 2006;65:250-63.
- Ye ZW, Jin DY. [Diagnosis, treatment, control and prevention of SARS-CoV-2 and coronavirus disease 2019:
back to the future]. Sheng Wu Gong Cheng Xue Bao. 2020;36(4):571-92. doi: 10.13345/j.cjb.200115. PMID:
32347053.
- Nakra NA, Blumberg DA, Herrera-Guerra A, Lakshminrusimha S. MultiSystem Inflammatory Syndrome in Children
(MIS-C) Following SARS-CoV-2 Infection: Review of Clinical Presentation, Hypothetical Pathogenesis, and
Proposed Management. Children (Basel). 2020;7(7):69. doi: 10.3390/children7070069.
- Esposito S, Principi N. Multisystem Inflammatory Syndrome in Children Related to SARS-CoV-2. Paediatr Drugs.
2021;23(2):1–11. doi: 10.1007/s40272020-00435-x.
- World Health Organization. WHO characterizes COVID-19 as a pandemic. 1.1.[2020-03-12]. https://www.who.int/emergencies/diseases/novel-coro-navirus-2019/events-as-they-happen.
- Matthew C. Wong, Sara J. JavornikCregeen, Nadim J. Ajami, et al. Evidence of recombination in coronaviruses
implicating pangolin origins of 2019-nCoV [J]. BioRxiv, 2020.
- Qiang Zhou, Renhong Yan, Yuanyuan Zhang, et al. Structure of dimeric fulllength human ACE2 in complex with
B0ATI [J]. BioRxiv, 2020.
- Menter T, Haslbauer JD, Nienhold R, Savic S, Hopfer H, Deigendesch N, et al. Examen post mortem de los
pacientes con COVID-19 revela daño alveolar difuso con congestión capilar grave y hallazgos variados en los
pulmones y otros órganos que sugieren disfunción vascular. Histopatología. 2020;77(2): 198-209.
- Huang C, Wang Y, Li X, Ren L, Zhao J, Hu Y, et al. Características clínicas de los pacientes infectados con
el nuevo coronavirus de 2019 en Wuhan, China. Lanceta, 2020;395(10223):497-506.
- Tran Thi, Nhu Thao, Fabien Labroussaa, Nadine Ebert, et al. Rapid reconstruction of SARS-CoV-2 using a
synthetic genomics platform [J]. Bio Rxiv, 2020.
- Xiaolu Tang, Changcheng Wu, Xiang Li, et al. On the origin and continuing evolution of SARS-CoV-2 [J].
National Science Review, nwaa036. https://doi.org/10.1093/nsr/nwaa036.