Introducción
En las neumonías bacterianas, si el tratamiento es inadecuado, estas pueden progresar a derrames paraneumónicos y/o empiema pleural, siendo esta la complicación más común, de las cuales el 60 % se encuentran a favor de exudados1.
Balfour-Lynn et al. en Thorax (2017)2 y el análisis retrospectivo de Shah et al. en Pediatrics (2018)3 destacan la alta incidencia de empiema como complicación de neumonía bacteriana, causando morbilidad significativa en la niñez.
El empiema pleural puede causar empiema pericárdico (< 1%). Si es extenso, comprime el corazón, reduce el llenado ventricular, gasto cardíaco y presión arterial, aumentando la presión venosa y provocando taponamiento cardíaco4. Afecta a 1 de cada 10,000 pacientes pediátricos hospitalizados5. Evento raro, pero altamente mortal sin intervención oportuna6.
La pericarditis purulenta ha disminuido gracias a la vacunación contra Haemophilus influenzae tipo b, Streptococcus pneumoniae y Neisseria meningitidis7. Staphylococcus y Streptococcus (como S. milleri) siguen siendo causas frecuentes de empiema pleural y pericarditis purulenta. Se ha evidenciado incremento en la incidencia de infecciones por bacilos gramnegativos y bacterias anaerobias, en casos como perforación esofágica, mediastinitis, absceso pulmonar, infección intraabdominal y heridas penetrantes8-10.
Las infecciones por Mycobacterium tuberculosis y virus como el Coxsackie, pacientes con antecedentes de procedimientos cardíacos, traumas o tumores mediastínicos son causantes de taponamiento cardíaco6, 7, 11.
La literatura en bases de datos como PubMed, Scopus, Google Scholar, Cochrane y Pediatrics revelan pocos casos reportados, destacando la importancia de reconocer oportunamente y vigilar los derrames pleurales severos en pediatría12. Cabe destacar, que un estudio realizado por Sawhney et al. (2014), se reporta un caso único de una masa pericárdica y taponamiento cardíaco asociado con una neumonía por Mycoplasma pneumoniae13.
Este caso clínico busca revisar exhaustivamente el proceso diagnóstico y mejorar el manejo multidisciplinario de esta condición inusual, tratando de prevenir desenlaces fatales.
Descripción del caso clínico
Paciente femenina de 13 años de edad, referida el día 29 de mayo del 2024 desde el Hospital Provincial de Pedernales al Hospital Materno Infantil San Lorenzo de Los Mina, una institución docente donde se ofrece la asistencia al binomio madre/hijo.
La paciente de nacionalidad haitiana, residente en Haití, por su situación de salud acude a la República Dominicana; convive con su madre y tres hermanos en condición socioeconómica baja, se desconoce grado escolaridad y antecedentes relacionados al padecimiento actual. No cuenta con esquema de inmunización, sin antecedentes quirúrgicos y traumáticos, no suministro de tratamiento antibiótico ambulatorio.
Como datos relevantes: tos de 7 días de evolución, productiva, vespertina, no emetizante, fiebre termometrada en 38.6 °C que no cede a la medicación, de 7 días de evolución y dificultad respiratoria de 6 horas de evolución previo a su ingreso.
Se observa paciente agudamente enferma, acorde a su edad, alerta, febril, taquipneica, taquicardica (Tabla 1), tórax hiperdinámico, con signos de dificultad respiratoria manifestado por retracciones intercostales y subcostales. A la palpación pulmonar disminución de las vibraciones vocales y matidez a la percusión a nivel basal del hemitórax izquierdo. Se ausculta murmullo vesicular ausente en base pulmonar izquierda, además de roncus y crepitantes a nivel apical. En el campo pulmonar derecho se auscultan roncus y crepitantes dispersos.
Abdomen distendido con matidez desplazable, hepatomegalia palpable de 3.5 cm, borramiento de la cicatriz umbilical y edema periférico en miembros inferiores, datos que orientan al diagnóstico de probable ascitis. Se evidencia aumento en el tono de los pulsos centrales y periféricos, con una frecuencia incrementada. Signos vitales al momento de su ingreso:
Tabla 1 . Signos vitales de paciente
| TA |
FC |
FR |
Temp |
SATO2 |
| 90/50 mmHg |
135 l/m |
28 r/m |
38.6°C |
91% con una FIO2 en 70% |
Fuente: elaboración propia.
Se realiza radiografía de tórax, proyección postero-anterior (Rx. PA), pre y post colocación de sonda de pleurostomía (Figuras 1 y 2). Ante estos hallazgos encontrados en la primera radiografía (Figura 1), se procede a la colocación de drenaje pleural, previa sepsia y antisepsia. Tras la inserción se evidencia salida de 350 ml de líquido amarillento, espeso y fétido. Posteriormente se realiza radiografía de tórax control post-colocación del drenaje pleural (Figura 2).
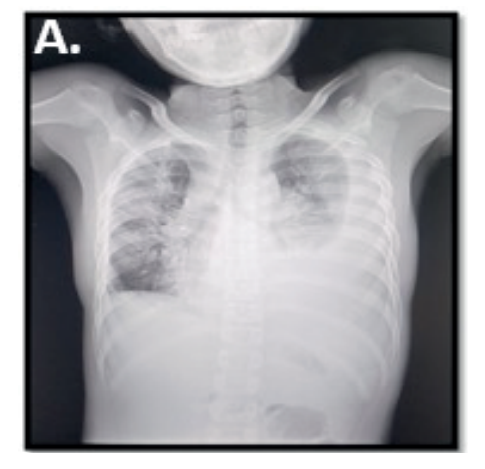
Figura 1. Rx. PA
Nota. Opacidades homogéneas con borramiento del ángulo costofrénico y cardiofrénico izquierdo, leve desviación de la línea media hacia el hemitórax contralateral, presencia del signo de Damasseau Ellis y broncograma aéreo a nivel del hemitórax apical izquierdo, broncograma aéreo en hemitórax derecho, engrosamiento del arco aórtico, con un índice cardiotorácico (ICT) no valorable.
Fuente: expediente clínico.
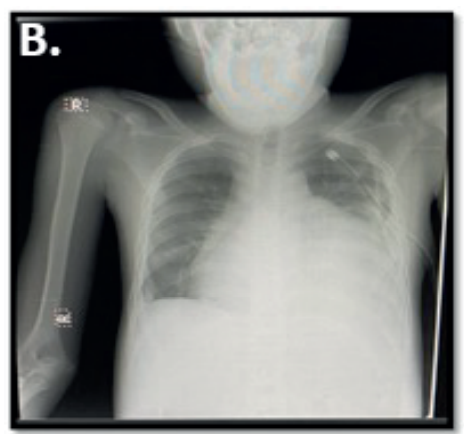
Figura 2 . RX post colocación del drenaje pleural
Nota. Opacidades homogéneas con borramiento del ángulo costofrénico y cardiofrénico izquierdo, notable evidencia de disminución del nivel de líquido. Presencia de sonda de pleurostomía en el 5to espacio intercostal izquierdo. Agrandamiento de las cavidades auriculares bilaterales con un índice cardiotorácico (ICT) de 0.70 cm.
Fuente: expediente clínico.
Dada la persistencia del cuadro clínico y la presencia de la triada clásica de Beck (ruidos cardíacos apagados, hipotensión e ingurgitación yugular)13, además de frote pericárdico, llenado capilar prolongado con un tiempo mayor a 4 segundos, tegumento pálido, frialdad distal y edema de los miembros inferiores, 2 cruces. Se evalúa por el departamento de cardiología pediátrica quien realiza evaluación clínica y ecocardiograma (Figura 3).
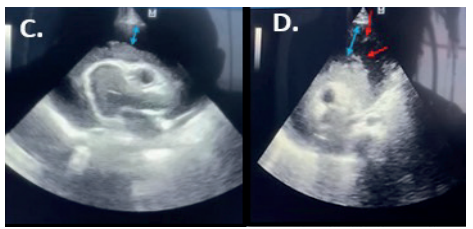
Figura 3 . Ecocardiograma bidimensional
Nota.
Figura 3C. Flecha azul muestra pericardio con espacio libre de ecos en diástole de > 20 mm antero-posterior. Figura 3D. Flecha azul muestra pericardio con espacio libre de ecos en diástole > 20 mm antero-posterior. Flechas rojas muestran abundante fibrina adosada a la capa interna del pericardio dando una imagen de “medusa”.
Fuente: expediente clínico.
Estudios paraclínicos realizados: (véanse Tablas 2, 3, 4, 5):
Tabla 2. Estudios paraclínicos
| Hemogramas |
29/5/24 |
31/5/24 |
| GB |
19.72 mm³ |
16.3 mm³ |
| HB |
9.4 g/dL |
9.5 g/dL |
| HCT |
30.9% |
29.9% |
| PLT |
806 mm³ |
471 mm³ |
| Neut |
80% |
82.9% |
| Lym |
16.8% |
14.4% |
Fuente: elaboración propia.
Tabla 3. Químicas sanguíneas y reactantes de fase aguda
| 29/5/24 |
31/5/24 |
| PCR |
4 mg/dL |
24 mg/dL |
| Procalcitonina |
1.8 ng/mL |
2.3 ng/mL |
| Eritrosedimentación |
25 mm/hr |
29 mm/hr |
| Proteína Total |
5.42 gr/dL |
4.8 gr/dL |
| LDH |
549.25 U/L |
549.25 U/L |
| Albúmina |
2.81 mg/dL |
3.1 mg/dL |
Fuente: elaboración propia.
Tabla 4 . Citoquímico del líquido pleural
| 29/5/2024 |
| Color |
Aspecto |
Ph |
Densidad |
| Purulenta |
Turbio |
8.0 |
1010 |
| GB |
GR |
Segmentados |
Linfocitos |
| 84,900 mm³ |
0.06 mm³ |
65% |
40% |
| Eosinófilos |
Glucosa |
Proteína |
LDH |
| 5% |
11 mg/dl |
38.85 mg/dl |
11 UL |
Fuente: elaboración propia.
Tabla 5. Tinción de Gram y cultivo del líquido pleural y de sangre
| Tinción de Gram |
Cultivo del Líquido Pleural |
| 29/5/24 |
| Hemocultivo |
Geneexpert de esputo |
Geneexpert Líquido Pleural |
| 29/5/24 |
| No Crecimiento a las 48 horas |
MTB no detectado |
MTB no detectado |
Fuente: elaboración propia.
Hemograma (29/ 5/ 2024): leucocitosis a expensas de neutrófilos; anemia y trombocitosis. Reactantes de fase aguda: aumento de PCR, procalcitonina, eritrosedimentación y LDH, hipoalbuminemia.
Citoquímico del líquido pleural (9/ 5/ 2024): leucocitosis marcada, elevación de las proteínas, glucosa y LDH disminuidas.
Tinción de Gram (29/ 5/ 2024): cocos gram positivos.
Cultivo del líquido pleural y de sangre (29/ 5/ 2024): no crecimiento a las 48 horas. Genexpert de líquido pleural y de esputo (29/5/2024): MTB no detectado.
Diagnóstico diferencial
El empiema pleural se diagnostica mediante análisis citoquímico, recuento celular y cultivos del líquido pleural, mientras que el taponamiento cardíaco se confirma por clínica y ecocardiografía. Los diagnósticos diferenciales de empiema pleural incluyen derrame paraneumónico simple, trasudativo, maligno, tuberculoso, hemotórax y derrames por enfermedades autoinmunes. Para taponamiento cardíaco, se consideran miocarditis, pericarditis aguda, insuficiencia cardíaca congestiva y neumotórax a tensión. Además, el síndrome de la vena cava superior puede confundirse con taponamiento, pero se diferencia por síntomas como ingurgitación yugular y edema facial. Los tumores mediastínicos como linfomas también generan derrames.
Diagnóstico definitivo
Con base en las características del líquido pleural antes descrito, purulento con glóbulos blancos y proteínas altas, glucosa baja y un criterio de Light que sugiere empiema pleural, la presencia de líquido pericárdico libre > 20 mm, fibrina abundante con imagen de “medusa” y la presencia de signos clínicos clásicos de la triada de Beck (ruidos cardíacos apagados, hipotensión e ingurgitación yugular)13, se confirma derrame pericárdico purulento severo con taponamiento cardíaco. Los diagnósticos definitivos son:
- Neumonía bilateral.
- Empiema pleural izquierdo.
- Empiema pericárdico complicado con taponamiento cardíaco.
Tratamiento instaurado:
- Restricción hídrica14.
- Ceftriaxona 100 mg/kg/día14.
- Vancomicina 60 mg/kg/día14.
- Furosemida 0.5mg/kg/día, administrada para disminuir la presión venosa central por congestión periférica manifestada por edema en extremidades, hepatomegalia, ascitis, ingurgitación yugular14.
Dado el derrame pericárdico masivo y complicado se requiere ventana pericárdica con drenaje constante y duradero del líquido infectado15. Por dicho motivo, la paciente es referida a una unidad de cirugía torácica para continuar manejo del taponamiento cardíaco, ventana pericárdica.
Discusión
Según los criterios de Light, el líquido es un exudado si se cumple al menos uno de los siguientes:
- Relación de proteína del LP a proteína sérica > 0.5.
- Relación de LDH del LP a LDH sérica > 0.6.
- LDH del LP > 2/3 del límite superior normal para LDH sérica.
Estos criterios son precisos, con un 95 % de efectividad para diferenciar exudados de trasudados16-18. En este caso, la paciente mostró una relación de proteína LP/sérica > 0.5 (7.16 g/dl). A pesar de un pH elevado (8.0) y un LDH bajo (11 U/L), el aspecto purulento, la glucosa baja (11 mg/dL), el alto recuento de leucocitos (84,900) y la presencia de cocos Gram positivos apoyan el diagnóstico de empiema pleural19.
El ecocardiograma mostró un derrame pericárdico severo > 20 mm comprimiendo el corazón, causando taponamiento cardíaco. La abundante fibrina y la imagen de “medusa” sugieren un proceso inflamatorio grave con formación de adherencias y exudado fibrinoso, compatible con empiema pericárdico20-22. Dado que la paciente no ha sido vacunada, se considera la posible presencia de Haemophilus influenzae tipo b, Streptococcus pneumoniae, Neisseria meningitidis o Mycoplasma pneumoniae, aunque no se aislaron gérmenes12, 23, 24.
Conclusión
La dificultad respiratoria severa y el compromiso hemodinámico indicaron un problema respiratorio y cardíaco asociado a un derrame significativo. La radiografía y el análisis del líquido pleural confirmaron un empiema, mientras que el derrame pericárdico y los signos clínicos revelaron un taponamiento cardíaco que requirió intervención urgente.
Este caso resalta la importancia del diagnóstico temprano y el manejo multidisciplinario, señalando la relación entre la severidad de la enfermedad pleural y pericárdica, subrayando la necesidad de intervención oportuna.
Datos agregados
Evolución del caso
Es importante destacar que, al trasladar a la paciente a otro centro de salud con el fin de realizar ventana pericárdica, obteniéndose 500 ml de líquido purulento, se realiza Genexpert del líquido pericárdico, el cual se reporta MTB no detectado. A pesar de tener doble antibiótico y persistir con derrame pleural y pericárdico, decidieron instaurar antifímicos (rifampina (RIF), isoniacida (INH), pirazinamida (PZA) y etambutol, (EMB), reportando posteriormente mejoría clínica y radiológica (Figura 4.), lo que nos sugiere una alta probabilidad de tuberculosis en el caso presentado, por lo que se retira drenaje pleural y pericárdico.
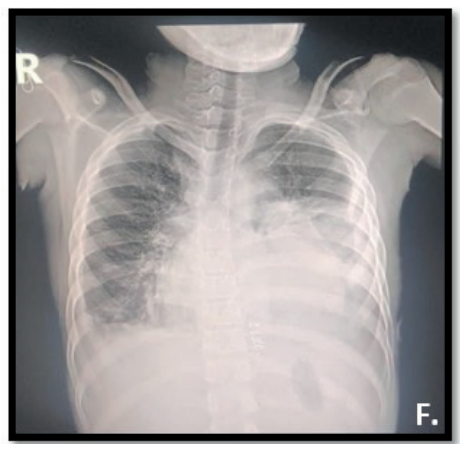
Figura 4. Rx PA
Nota. Opacidades alveolo-intersticiales heterogénea, leve borramiento del ángulo costofrénico y cardiofrénico derecho, despegamiento pleural derecho. Agrandamiento de las cavidades izquierdas con un índice cardiotorácico (ICT) de 0.63 cm.
Fuente: expediente clínico.
De forma inesperada, el padre emprende la huida con la paciente, por lo que desconocemos la evolución final del caso.
Referencias
- Roberts JE, Bezack BJ, Winger DI, Pollack S, Shah RA, et al. Association between para-pneumonic effusion and pericardial effusion in a pediatric cohort. Pediatrics [Internet]. 2008;122(6):e1231-5. Available from: https://pubmed.ncbi.nlm.nih.gov/18984649/
- Balfour-Lynn IM, et al. Empyema in children: management and outcomes. Thorax, [Internet]. 2017;72(4):374-281. Disponible en Pubmed: https://pubmed.ncbi.nlm.nih.gov/27546967/
- Shah SS, et al. Pediatric Empyema: An Epidemiologic Review and Recommendations for Treatment. Pediatrics, [Internet]. 2018;131(5):e1631-e1640. Disponible en PubMed: https://pubmed.ncbi.nlm.nih.gov/23478801/
- Perin F, Rodríguez Vázquez del Rey MM, Carreras Blesa C. (ed.) Cardiología Pediátrica para residente de pediatría. Educatori, [Internet]; 2023. Disponible en: https://www.aeped.es/sites/default/files/documentos/cardiologia_pediatrica_para_residentes_de_pediatria.pdf
- Hoit, BD Derrame pericárdico y taponamiento cardíaco. Fisiopatología y nuevos enfoques para el tratamiento. Curr Cardiol Rep [Internet]. 2023;25:1003-14.
- Andrés Martín A, Asensio de la Cruz O, Pérez G. Complicaciones de la neumonía adquirida en la comunidad: derrame pleural, neumonía necrotizante, absceso pulmonar y pioneumotórax. Protoc diagn ter pediatr. [Internet] 2017;1:127-46.
- Levy PY, Corey R, Berger P, Habib G, Bonnet JL, Levy S, Messana T, Djiane P, Frances Y, Botta C, DeMicco P, Dumon H, Mundler O, Chomel JJ, Raoult D. Etiologic diagnosis of 204 pericardial effusions. Medicine (Baltimore). 2003;82(6):385-91. doi: 10.1097/01.md.0000101574.54295.73.
- Hall J, Rosado M, Wohrley JD, Bandi S, Kent PM, Jandeska SE, et al. Pericardial Effusion Causing Cardiac Tamponade in a 10-Year-Old Male. Pediatrics, [Internet]. 2023;151(1):e2022057467.
- Cabo E et al. Pericarditis aguda en pediatría. Incidencia y características. Hospital Pediátrico Pereira Rossell; años 2001-2011. Arch Pe diatr Urug [Internet]. 2015;86(4):284-93.
- Donoso F, Díaz R, Bertrán S, Cruces R. Pericarditis purulenta primaria por Streptococcus pneumoniae, a propósito de un caso clínico. Rev. chil. pediatr. [Internet]. 2008;79(6):623-8. Disponible en: http://www.scielo.cl/scielo.php?script=sci_arttext&pid=S0370-41062008000600007&lng=es. http://dx.doi.org/10.4067/S0370-41062008000600007
- Krenke K, Sładowska A, Domagała-Kulawik J et al. Etiology of pleural effusion in children. Med Sci Monit. [Internet]. 2013;19:590-5. doi: 10.12659/MSM.889532.
- Stashko E, Meer JM. Taponamiento cardíaco [Actualizado el 7 de agosto de 2023]. En: Stat Pearls [Internet]. Treasure Island (FL): Stat Pearls Publishing; 2024. Disponible en: https://www.ncbi.nlm.nih.gov/books/NBK431090/
- Sawhney V, Maksunova O, Ahsan S, Ozkor M, Westwood M. Lesson of the month 1: Pericardial mass and cardiac tamponade associated with Mycoplasma pneumoniae. Clin Med (Lond). [Internet]. 2014;14(5):549-51. doi: 10.7861/clinmedicine.14-5-549.
- Harris M, Clark J, Coote N et al. British Thoracic Society guidelines for the management of pleural infection in children. Thorax. [Internet]. 2015;70(Suppl 2):ii1-ii23. doi: 10.1136/thoraxjnl-2014-206958.
- Adler Y, Charron P, Imazio M, Badano L, Barón-Esquivias G, Bogaert J et al. ESC Guidelines for the diagnosis and management of pericardial diseases. Eur Heart J [Internet]. 2015;36(42):2921-64. Disponible en: https://pubmed.ncbi.nlm.nih.gov/26320112/
- Porcel JM. Pearls and myths in pleural fluid analysis. Respirology. [Internet]. 2011;16(1):44-52. doi: 10.1111/j.1440-1843.2010.01794.x.
- Keller RR. Once more: Light’s criteria revisited. Respiration [Internet]. 2000;67(1):11-2. Disponible en: http://dx.doi.org/10.1159/000029455
- Ferreiro L, Sánchez-Sánchez R, Valdés L, Kummerfeldt CE, Huggins JT. Concordant and discordant exudates and their effect on the accuracy of light’s criteria to diagnose exudative pleural effusions. Am J Med Sci [Internet]. 2016;352(6):549-56. Disponible en: http://dx.doi.org/10.1016/j.amjms.2016.08.016
- Sahn SA. The Pleura. American Review of Respiratory Disease, [Internet]. 2002;162(6):2018-21. doi: 10.1164/ajrccm.162.6.2018
- Ortega Montes A, Jiménez Liria R. Pericarditis en la edad pediátrica. Pediatría [Internet]. Disponible en: https://www.telecardiologo.com/descargas/42803.pdf
- Agrawal A, Jhamb U, Nigam A, Agrwal S, Saxena R. Purulent pericardial effusion in children: Experience from a tertiary care center in North India. Ann Pediatr Cardiol. 2020;13(4):289-93. doi: 10.4103/apc.APC_125_19.
- Parikh SV. Memon N, Echols M, Shah J, McGuire DK, Keeley E. Pericarditis purulenta: Informe de 2 casos y revisión de la literatura. Medicina [Internet]. 2009;88(1):52-65: doi: 10.1097/MD.0b013e318194432b
- Cabo E, Ríos M, Assandri E, Vázquez M, Pujadas M, Chiesa P et al. Pereira Rossell; años 2001- Pericarditis aguda en pediatría: Incidencia y características. Hospital Pediátrico 2011. Arch. Pediatr. Urug. [Internet]. 2015;86(4):284-93. Disponible en: http://www.scielo.edu.uy/scielo.php?script=sci_arttext&pid=S1688-12492015000400004&lng=es
- Shaw L, Bullock R, De Maso D et al. Purulent pericarditis in children: changing epidemiology and current management. Pediatrics. [Internet]. 2000;105(5):1098-102. doi: 10.1542/peds.105.5.1098.



